この記事では、膀胱がんについて解説します。原因、初期症状、治療、進行などについて説明しますので、参考にしてください。
膀胱とは尿を溜めたり体外へ出したりする働きがある
膀胱は、腎臓で作られた尿を溜めておく臓器です。男性は恥骨と直腸の間に、女性は恥骨と子宮と膣の間にあります。
膀胱は、一時的に尿を溜め、ある程度の量になった時に体の外に出す働きがあります。
尿道の周りの筋肉を締めると尿が漏れるのが防がれ、緩めると尿は尿道を通って体外に排泄されます。
膀胱がんの大半は膀胱内をおおう尿路上皮にできる尿路上皮がん
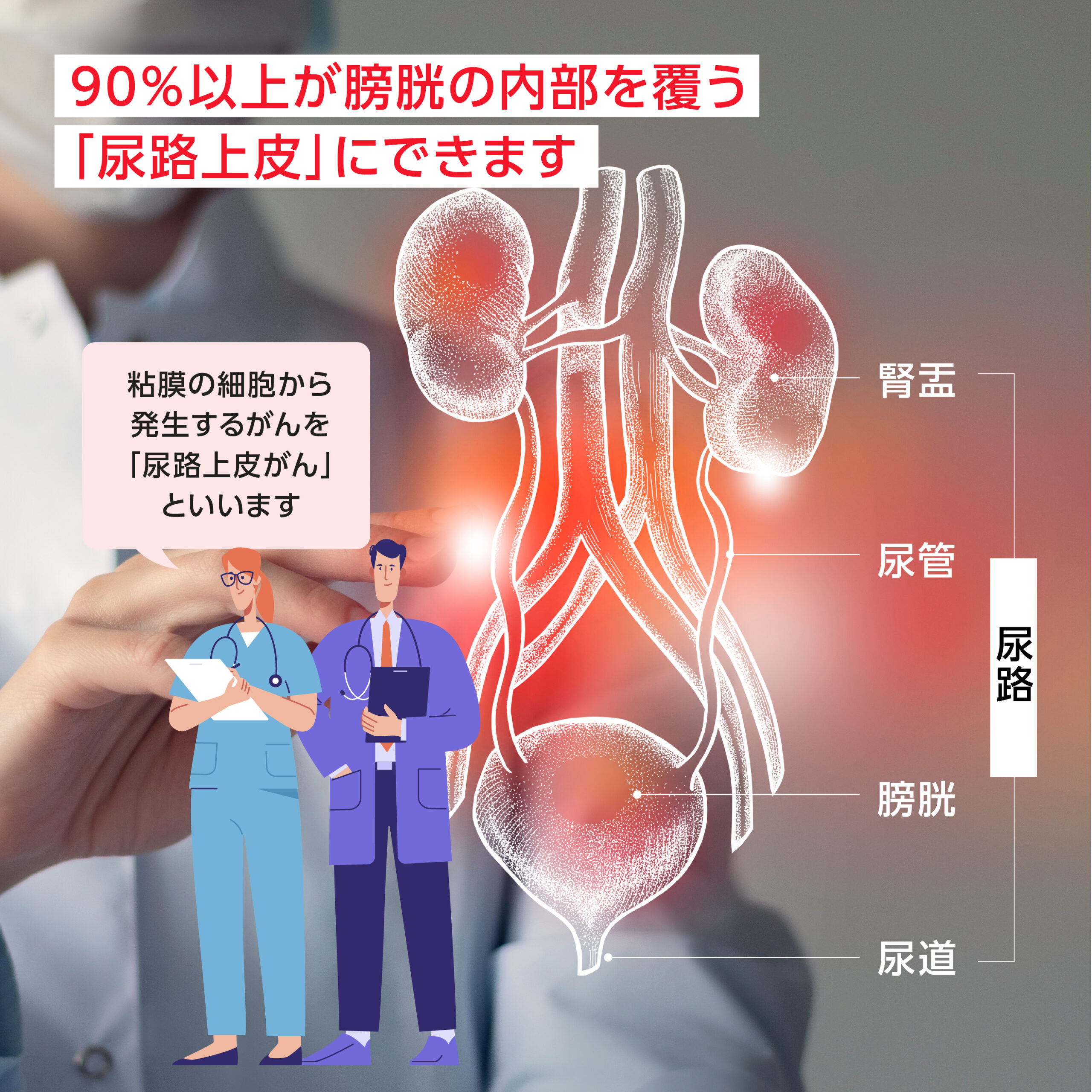
膀胱がんは、膀胱にできるがんの総称で、90%以上が膀胱の内部を覆う尿路上皮にできる、尿路上皮がんです。
尿路上皮とは、腎臓の中にある腎盂から尿管、膀胱、尿道の一部へつながる尿の通り道の内側のこと。その尿路上皮という粘膜の細胞から発生するがんを、尿路上皮がんといいます。
尿路上皮がんは男性に多く、60歳以降に増加する傾向がみられます。リンパ節の他、肝臓、肺、骨、副腎、脳などにも転移する場合があります。
膀胱がんの原因で明らかになっているのは「喫煙」
膀胱がんの正確な原因は分かっていませんが、喫煙者や、化学薬品や染料を扱う職業従事者などが発症率が高い傾向にあります。
特に喫煙者は、非喫煙者の2~3倍膀胱がんになりやすいといわれているのだとか。 喫煙者の方は禁煙を考えた方がいいかもしれませんね。
膀胱がんの初期症状は無症状であることが多い
膀胱がんは発見しにくいがんで、特に初期には気がつかないケースが多く見られます。
ですが、初期症状はちゃんとあり、そのほとんどは血尿です。ただし、膀胱がんの場合の血尿は、しばらくすると発生しなくなることもあります。
そのまま放置してしまうと、がんの進行にもつながりますので、要注意です。他の初期症状としては、頻尿、用を足した時の痛み、残尿感などがあります。
初期症状チェックリスト
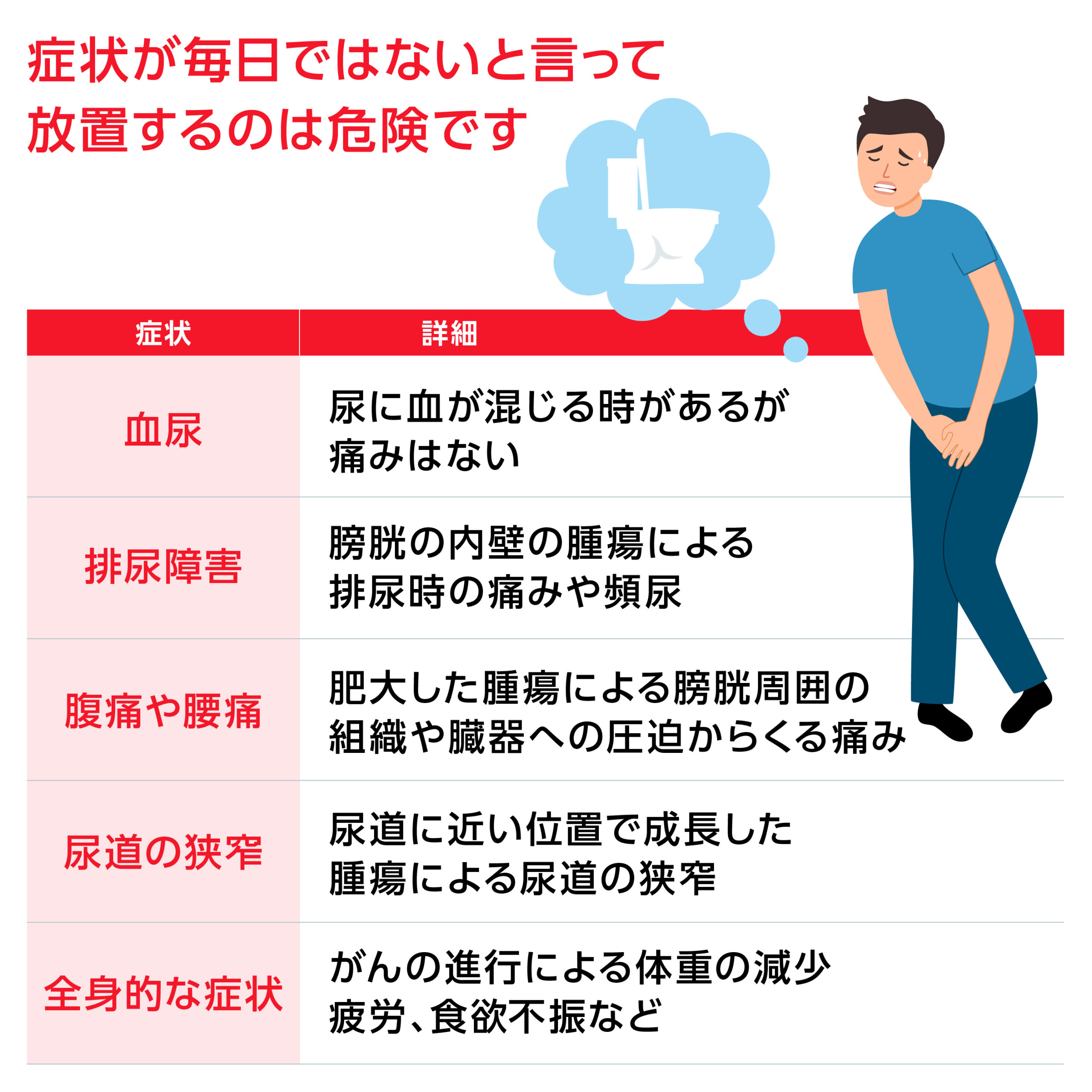
症状が毎日ではないといって、放置するのは危険です。少しでも思い当たることがあれば、早めに病院を受診しましょう。
膀胱がんが進行するとどうなる?痩せるって本当?
膀胱がんが進行し、体全体の代謝が低下すると、体重が減少することがあります。また、腫瘍がリンパ節や血管を圧迫することで、手足や顔がむくむことも。
他には、尿が出にくくなる、わき腹や腰、背中が痛む、 膀胱癌が骨に転移した場合は骨痛が生じる、などのケースがあります。
すでに手遅れな症状の特徴とは?
・意識や呼吸がいつもと違う
・全身が黄色くなる
手遅れかどうかはその人によって異なりますが、上記のような場合は、がんが進行していると身受けられ、治療が難しいことが予想されます。
女性特有の症状はある?
・月経異常
・腹部の膨満感
・性交痛
女性の症状は、他の婦人科系の疾患と似ています。例えば、月経異常や腹部の膨満感、性交痛などです。
このような症状が現れた場合は、婦人科だけでなく、泌尿器科の専門医の診断も受けることが早期発見につながります。
膀胱がんの進行速度はがんの種類やステージによって異なる
膀胱がんは、膀胱の内側を覆う上皮細胞から発生するがんですが、進行速度には個人差があります。がんの種類、ステージ、年齢、健康状態、遺伝的要因などに左右されます。
非筋層浸潤性膀胱がん
膀胱の表面近くの細胞に限定され、比較的進行速度が遅いとされています。
ですが、適切な治療を行わないと、がんが筋層に達する可能性がうまれ、その後の進行が速くなる可能性があります。
筋層浸潤性膀胱がん
膀胱の筋肉層にがん細胞が侵入している状態で、進行速度が早いとされています。
この段階の場合、がんは周囲の組織やリンパ節だけでなく、離れた臓器に転移する可能性が高くなります。
膀胱がんの5年生存率は進行している場合は約18%
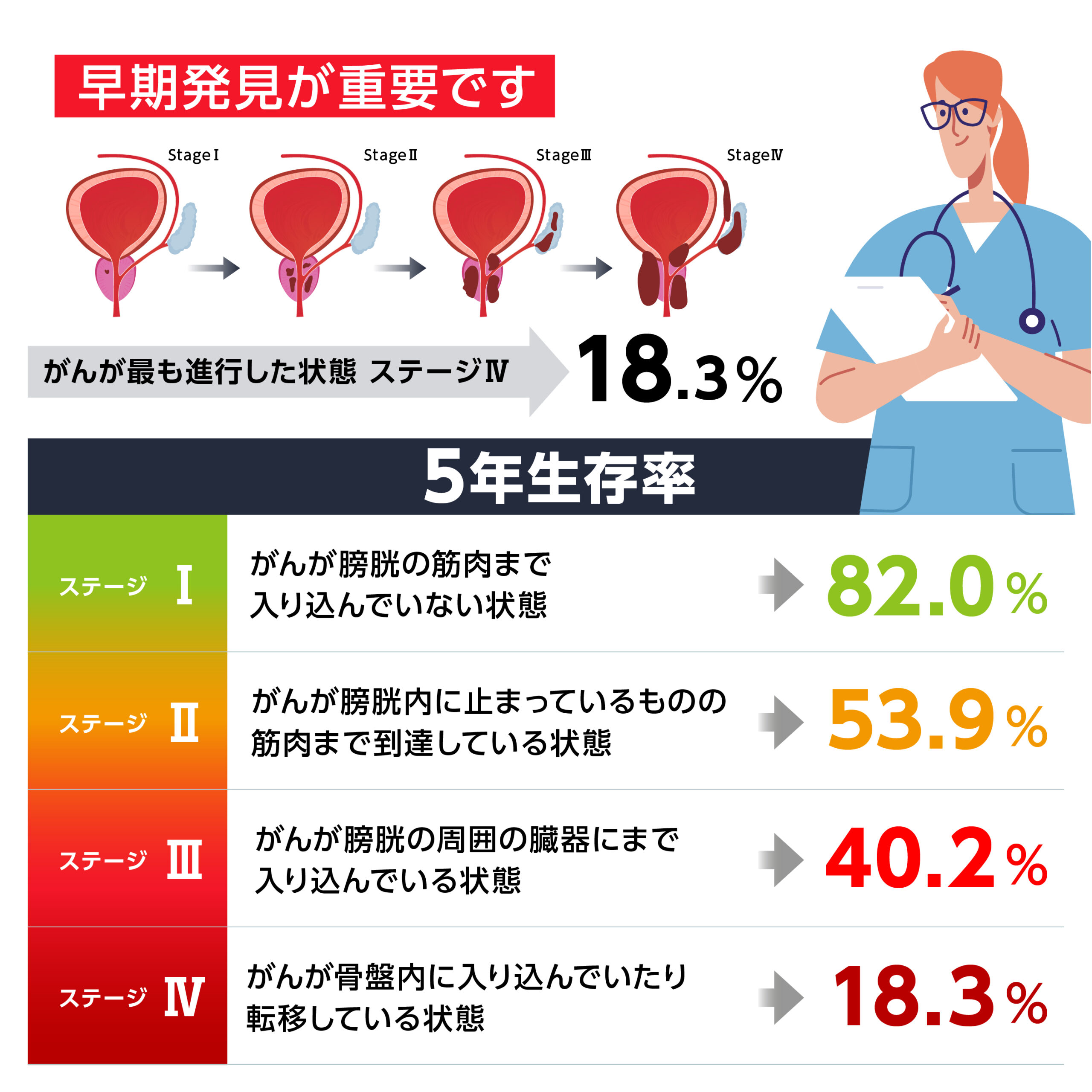
ステージ4は最も進行した状態で、5年生存率は18.3%です。
このステージでは、他の臓器やリンパ節に転移している可能性が高まるばかりか、骨や肺、肝臓への転移も生じる可能性があります。
治療の難易度も上がり、予後がよくなる可能性も低くなります。早期発見が重要ですね。
膀胱がんは主に7つの検査を組み合わせて行う
膀胱がんの検査は、主に7つの検査を組み合わせて行います。この章では、それぞれの検査について説明します。
尿検査
尿にがん細胞が出ているかの検査
尿に、血液やがん細胞が含まれているかどうかを調べる検査です。また、尿中の腫瘍マーカーの有無も確認します。
腫瘍マーカーとは、がんの種類によって特徴的につくられる物質。膀胱がんでは、NMP22やBTAを測定します。
超音波(エコー)検査
がんの位置や形などを確認する検査
がんの位置や形、臓器の形や状態などを調べる検査です。膀胱がんの超音波検査は、尿を溜めた状態で行います。
体の表面から超音波を出す機器をあて、跳ね返ってきた超音波を画像化。検査での痛みはなく、その場で確認することができます。
膀胱鏡検査(内視鏡検査)
尿道や膀胱内に異常がないかを確認する検査
内視鏡を尿道から膀胱へ入れ、がんの有無、場所、大きさ、数、形などを調べます。
膀胱がんの診断と治療方針を決めるために、必ず行う検査です。多くの場合、膀胱鏡検査によって膀胱がんであるかどうかがわかります。
CT検査
リンパ節など他の臓器への転移を調べる検査
がんの大きさや広がり、リンパ節や他の臓器への転移などを確認する検査です。
X線を体の周囲からあて、体の断面の画像を見ることができます。短時間でがんの位置や形の詳細を映し出すことも可能です。
MRI検査
がんの深達度を調べる検査
がんの大きさや広がり、他の臓器への転移を確認するための検査です。
膀胱がんでは、がんが筋層に浸潤している可能性がある場合に実施。磁気を使用して体の内部を映し出し、様々な方向からの断面を画像にします。
画像は、がんと正常組織をはっきりと区別してくれます。
骨シンチグラフィ
骨への転移を調べる検査
骨などに痛みの症状がある場合に、放射線物質を静脈注射して骨への転移を調べる検査です。
骨にがんがあると、その部分に放射性物質が集まるため、それを利用します。痛みなどの症状があり、骨への転移の可能性がある場合に行います。
TURBT
膀胱がんの進行度を調べる検査
がんの進行程度を調べる検査で、治療法の1つでもあります。
全身麻酔あるいは腰椎麻酔のうえ、尿道から内視鏡を挿入し、高周波の電気メスで病巣部分を切除。
切除した組織を顕微鏡で調べることで、がんの深達度や性質などがわかります。正確な診断を行えるため、ほぼすべての膀胱がんで行います。
膀胱がんの治療法はステージと悪性度で決定される
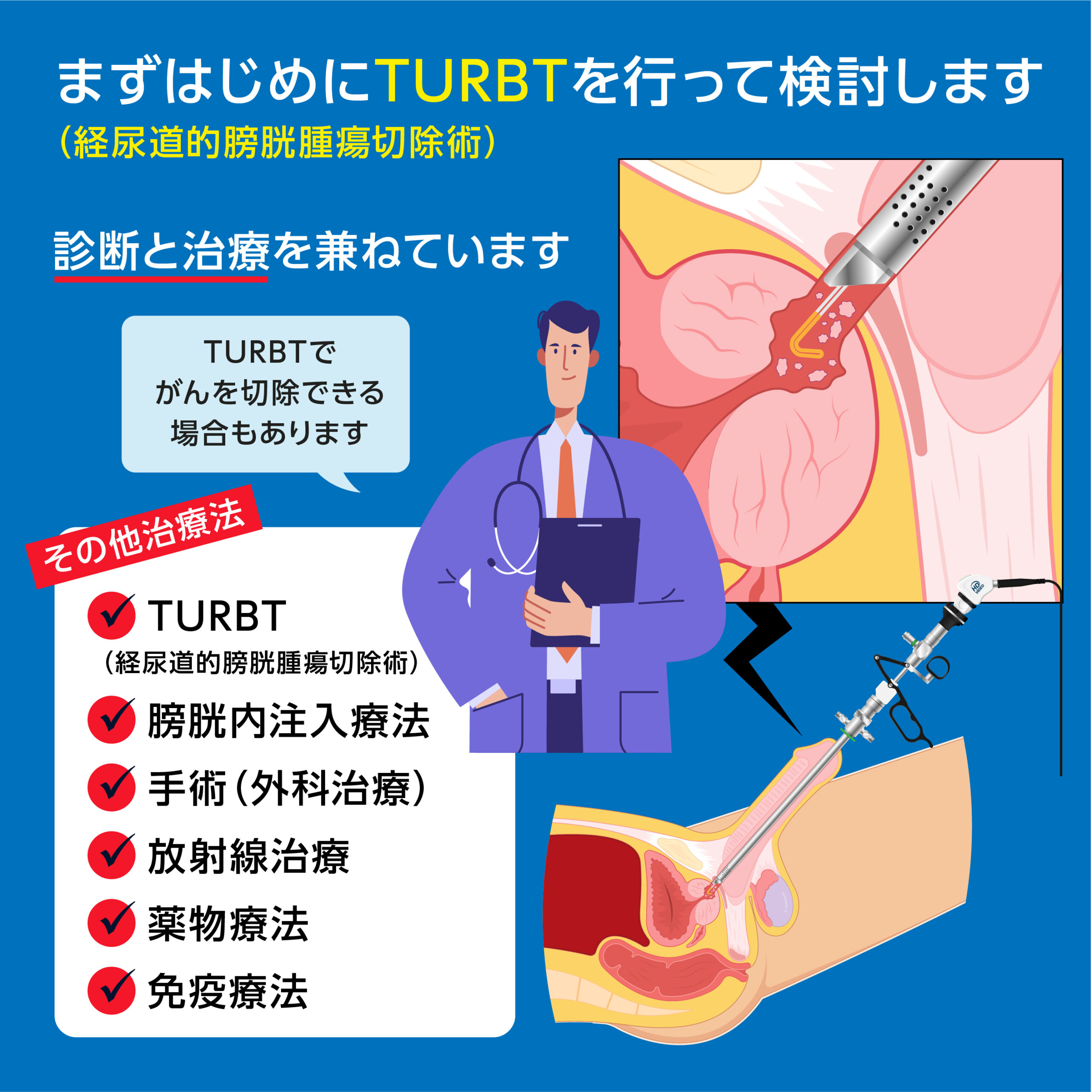
膀胱がんの治療法は、まず始めに診断と治療を兼ねたTURBT(経尿道的膀胱腫瘍切除術)を行って検討します。治療法には、TURBTのほか、膀胱内注入療法や、膀胱全摘除術、薬物療法などがあります。
TURBT(経尿道的膀胱腫瘍切除術)
尿道から膀胱内に内視鏡を挿入し、がんを電気メスで切除する治療法。検査も兼ねて行います。 筋層非浸潤性膀胱がんの場合、TURBTでがんを切除できる場合もあります。
術後の経過が順調で、補助療法も不要な場合は、入院期間は5日~1週間ほど。 入院・手術などの費用は、健康保険が適用されます。
膀胱内注入療法
細胞障害性抗がん薬や、BCGを膀胱内に注入する治療法。TURBTの後に、筋層非浸潤性膀胱がんの再発や進行を予防する目的で、実施します。
毎週1回の注入を、6~8回繰り返します。終了後も1~3年間は注入の継続を推奨されていますが、具体的なスケジュールは定まっていません。
そのため完遂率が低く、副作用が高頻度でみられるといった問題点があります。
手術(外科治療)
転移のない筋層浸潤性膀胱がんは、膀胱をすべて取り除く膀胱全摘除術を行います。摘出した後は、尿路変向(変更)術を行って、尿を体の外に出す経路をつくります。
膀胱全摘除術
名前の通り、膀胱を摘出する手術。 基本的に、全身麻酔で下腹部を切開し、尿管を切除したうえで膀胱を摘出します。
男性は骨盤内のリンパ節、前立腺、精嚢を、女性は骨盤内のリンパ節、子宮、膣壁の一部、尿道を一緒に摘出するケースが多いです。
尿路変向(変更)術
膀胱を全摘出すると、尿を体外に排出する尿路がなくなるため、尿路変向(変更)と呼ばれる再建手術が必要となります。
尿路変向(変更)術には、回腸導管造設術、自排尿型新膀胱造設術、尿管皮膚ろう造設術などがあります。
放射線治療
TURBTで腫瘍を切除した後に、放射線治療と抗がん剤治療を同時に行う、化学放射線療法を実施します。
膀胱を温存して根治を目指す、体への負担が少ない治療法です。治療中に起こりやすい副作用は、だるさ、吐き気、嘔吐、下痢、食欲低下、白血球減少などです。
薬物療法
膀胱がんは、初期であっても再発を繰り返すことが多いがんです。
そのため、重い合併疾患により抗がん剤治療ができない人を除き、再発予防のために薬物療法を行う必要があります。
再発リスクの高い筋層非浸潤性がんには、抗がん剤か膀胱内BCG注入療法。がんがリンパ節やほかの臓器に転移している場合には、全身薬物療法を行います。
免疫療法
免疫療法は、免疫の力を利用してがんを攻撃する治療法。
免疫チェックポイント阻害薬を使用する薬物療法と、BCGを用いる膀胱内注入療法があります。
免疫チェックポイント阻害薬は、免疫の働きを活性化させてがんを攻撃する薬。BCGは、がん細胞を攻撃する免疫の力を強める薬です。
膀胱がんの最大の予防は禁煙すること
膀胱がんの予防法はいくつかありますが、最大の予防は禁煙です。禁煙するのは大変ですよね。でもがんになってからの方がもっと大変ですよ。早めの禁煙がおすすめです。
膀胱がんの予防法1:禁煙する
日本人を対象とした研究で、がん予防には禁煙、適度な飲酒、バランスの良い食事、身体活動、適正な体形、感染予防が効果的という結果がでています。
膀胱がんは喫煙者の罹患率が高いがんですので、禁煙は非常に効果的でしょう。
膀胱がんの予防法2:職業性曝露を避ける
膀胱がんは、化学薬品や染料を扱う職業従事者の発症率が高いと言われています。
染料に使われていたベンジジンなど、化学物質や薬品の中には、膀胱がんの原因となるものがあります。
アルミニウム生産業、ゴム製造業、染料産業従事者、画家、消防士などの職業の方は、特に注意が必要です。
膀胱がんの予防法3:水分を摂る量を増やす
水分を多く摂ることで、尿中代謝産物の希釈と排尿の頻度が増え,発癌性物質と泌尿器上皮細胞との接触を減少させる可能性があると言われています。
【まとめ】膀胱がんは早期発見・早期治療が大切
膀胱がんを進行させないためには、早期発見と適切な治療が重要です。喫煙者や職業性曝露に該当する方は、がんになる前の定期的な検査を推奨します。



・喫煙者
・化学薬品や染料を扱う職業